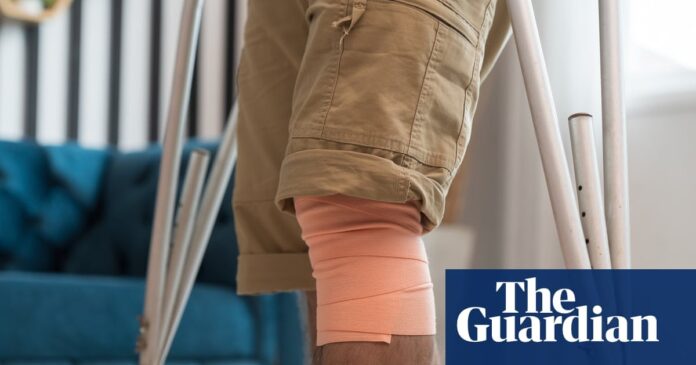
Um estudo clínico de longo prazo levantou sérias questões sobre a eficácia da meniscectomia parcial, um dos procedimentos ortopédicos mais frequentemente realizados para lesões no joelho. As descobertas sugerem que, em vez de proporcionar alívio, a cirurgia pode, na verdade, levar a piores resultados a longo prazo para os pacientes.
O estudo: cirurgia versus procedimentos “simulados”
Os pesquisadores conduziram um estudo de 10 anos para comparar os resultados de pacientes submetidos à cirurgia para cortar o tecido desgastado do menisco com um grupo de controle que recebeu uma “cirurgia simulada” – um procedimento em que são feitas incisões, mas nenhum reparo ou corte real é realizado.
O estudo acompanhou 146 pacientes (com idades entre 35 e 65 anos) em cinco hospitais finlandeses. Os participantes foram divididos em dois grupos:
– Grupo Cirúrgico: Recebeu uma meniscectomia parcial para tratar rupturas do menisco.
– Grupo Controle: Recebeu um procedimento placebo/simulado.
Os resultados foram impressionantes. Após uma década de acompanhamento, os pacientes submetidos à cirurgia relataram:
– Pior função geral do joelho.
– Progressão mais rápida da osteoartrite.
– Maior probabilidade de precisar de ainda mais cirurgias no futuro.
Compreendendo o menisco e a armadilha do “achado acidental”
Para entender por que isso é importante, é essencial compreender a anatomia envolvida. O menisco é uma almofada de cartilagem emborrachada em forma de C que atua como um amortecedor entre o osso da coxa e a tíbia. Quando se rompe – seja por lesões esportivas repentinas ou desgaste gradual – pode causar dor, rigidez e sensações de clique.
No entanto, uma complicação significativa na ortopedia moderna é o papel da tecnologia de ressonância magnética.
“Sabemos agora que estas rupturas meniscais são encontradas com muita frequência em pacientes assintomáticos”, observa o Prof. Teppo Järvinen, da Universidade de Helsinque.
Como as ressonâncias magnéticas são muito sensíveis, muitas vezes detectam rupturas “incidentais” – o que significa que existem, mas não são realmente a causa da dor do paciente. Isto cria uma armadilha diagnóstica: os médicos podem ver uma ruptura num exame e presumir que é necessária uma cirurgia, quando, na realidade, a dor do paciente pode resultar de algo completamente diferente.
Uma “reversão médica” em andamento?
O professor Järvinen descreve essas descobertas como uma potencial “reversão médica” — um fenômeno em que uma prática médica amplamente aceita acaba sendo comprovadamente ineficaz ou mesmo prejudicial.
Embora os dados sejam convincentes, a comunidade médica não está totalmente de acordo. Esta tensão é visível no panorama atual dos cuidados ortopédicos:
- Mudança nas diretrizes: Muitos especialistas, incluindo Mark Bowditch, da British Orthopaedic Association, observam que as melhores práticas estão mudando. Os cirurgiões são agora encorajados a “pensar antes de atacar”, muitas vezes esperando seis meses para que a fisioterapia funcione antes de considerar a cirurgia.
- A Persistência da Tradição: Apesar das evidências, grandes organizações como a Academia Americana de Cirurgiões Ortopédicos (AAOS) ainda endossam o procedimento. Isto realça o quão difícil é para o sistema médico abandonar normas cirúrgicas de longa data.
- Exceções à regra: Os especialistas sugerem que, embora a cirurgia seja imprevisível para dores gerais, ela ainda pode oferecer “benefícios previsíveis” para pacientes que experimentam sensações mecânicas específicas, como o joelho travando ou travando fisicamente.
Conclusão
O estudo de uma década sugere que, para muitos, aparar o menisco não traz nenhum benefício e pode acelerar a degeneração articular. Embora a cirurgia continue a ser uma ferramenta para problemas mecânicos específicos, a comunidade médica enfrenta um desafio crescente na distinção entre lesões reais e resultados incidentais numa ressonância magnética.